
Pavel Andreev este un antreprenor social, filantrop și fondatorul (CEO) al platformei globale de strângere de fonduri PavelAndreev.ORG.
- Publicat
- Actualizat
-
4735
Refluxul - Simptome, tratament și prevenire
Boala de reflux gastroesofagian (GERD) apare atunci când acidul gastric se revarsă în mod repetat în tubul care leagă gura de stomac (esofag). Acest reflux (reflux acid) poate irita mucoasa esofagului.
Multe persoane suferă de reflux acid din când în când. Cu toate acestea, atunci când refluxul acid apare în mod repetat de-a lungul timpului, poate provoca GERD.
Majoritatea persoanelor pot gestiona disconfortul provocat de GERD prin schimbări ale stilului de viață și medicamente. Și, deși este neobișnuit, unele persoane pot avea nevoie de intervenție chirurgicală pentru ameliorarea simptomelor.
Simptome
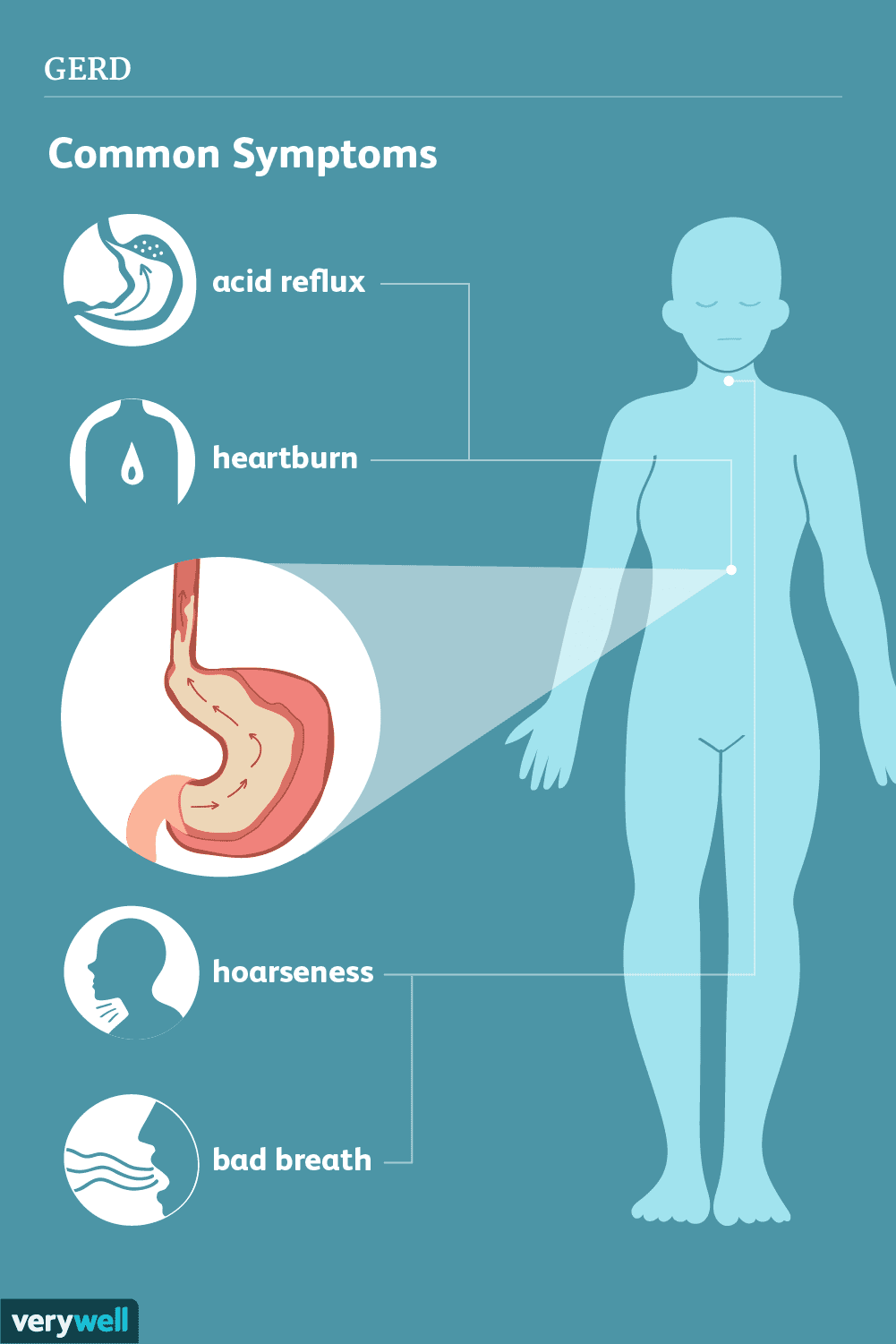
Semnele și simptomele comune ale GERD includ:
- Senzație de arsură în piept (arsuri la stomac), de obicei după masă, care poate fi mai accentuată noaptea sau în poziție culcată
- Regurgitarea (regurgitarea) alimentelor sau a lichidului acid
- Durere în partea superioară a abdomenului sau în piept
- Dificultăți la înghițire (disfagie)
- Senzație de nod în gât
Dacă aveți reflux acid noaptea, puteți prezenta și următoarele simptome:
- Tuse persistentă
- Inflamație a corzilor vocale (laringită)
- Astm nou sau agravat
Când trebuie să consultați un medic
Solicitați imediat asistență medicală dacă aveți dureri în piept, mai ales dacă aveți și dificultăți de respirație sau dureri la nivelul maxilarului sau brațului. Acestea pot fi semne și simptome ale unui atac de cord.
Faceți o programare la medic dacă:
- Aveți simptome severe sau frecvente de GERD
- Luați medicamente fără prescripție medicală pentru reflux acid mai mult de două ori pe săptămână
Cauze
GERD este cauzată de reflux acid frecvent sau reflux al conținutului stomacului neacid.
Când înghițiți, o bandă circulară de mușchi din jurul părții inferioare a esofagului (sfincterul esofagian inferior) se relaxează pentru a permite alimentelor și lichidelor să curgă în stomac. Sfincterul se închide apoi din nou.
Dacă sfincterul nu se relaxează corespunzător sau se slăbește, acidul gastric poate reflua în esofag. Acest reflux constant de acid irită mucoasa esofagului, provocând adesea inflamații.
Factori de risc

Afecțiunile care pot crește riscul de GERD includ:
- Obezitatea
- Proeminența părții superioare a stomacului deasupra diafragmei (hernie hiatală)
- Sarcina
- Tulburări ale țesutului conjunctiv, cum ar fi sclerodermia
- Golirea întârziată a stomacului
Factorii care pot agrava refluxul acid includ:
- Fumat
- Mesele copioase sau consumul de alimente târziu seara
- Consumul anumitor alimente (factori declanșatori), cum ar fi alimentele grase sau prăjite
- Consumul anumitor băuturi, cum ar fi alcoolul sau cafeaua
Complicații
În timp, inflamația cronică a esofagului poate provoca:
- Inflamația țesutului esofagian (esofagită). Acidul gastric poate distruge țesutul esofagian, provocând inflamație, sângerare și, uneori, o leziune deschisă (ulcer). Esofagita poate provoca durere și îngreuna înghițirea.
- Îngustarea esofagului (stenoză esofagiană). Deteriorarea părții inferioare a esofagului de către acidul gastric provoacă cicatrici. Cicatricile îngustează pasajul alimentar, ducând la probleme de înghițire.
- Modificări precanceroase la nivelul esofagului (esofagul Barrett). Leziunile provocate de acid pot cauza modificări ale țesutului care căptușește partea inferioară a esofagului. Aceste modificări sunt asociate cu un risc crescut de cancer esofagian.
Diagnostic
Medicul dumneavoastră poate diagnostica GERD pe baza semnelor și simptomelor dumneavoastră și a unui examen fizic.
Pentru a confirma diagnosticul de GERD sau pentru a verifica dacă există complicații, medicul dumneavoastră vă poate recomanda:
- Endoscopie superioară. Medicul introduce în gât un tub subțire și flexibil, echipat cu o lumină și o cameră (endoscop). Endoscopul ajută medicul să vadă interiorul esofagului și al stomacului. Este posibil ca rezultatele testului să nu indice nicio problemă de reflux, dar endoscopia poate revela o inflamație a esofagului (esofagită) sau alte complicații.
Endoscopia poate fi utilizată și pentru a preleva o probă de țesut (biopsie) care va fi testată pentru complicații precum esofagul Barrett. În unele cazuri, dacă există o îngustare a esofagului, acesta poate fi întins sau lărgit în timpul acestei proceduri. Acest lucru se face pentru a ameliora dificultățile de înghițire (disfagie). - Testul ambulatoriu cu sondă acidă (pH). Un monitor este plasat în esofag pentru a determina când și cât timp acidul stomacal se întoarce acolo. Monitorul este conectat la un mic computer pe care îl purtați la talie sau cu o curea peste umăr.
Monitorul poate fi un tub subțire și flexibil (cateter) care este introdus prin nas în esofag. Sau poate fi o clemă care este plasată în esofag în timpul unei endoscopii. Clemă se elimină prin scaun după aproximativ două zile. - Radiografie a sistemului digestiv superior. Radiografiile sunt efectuate după ce beți un lichid cremos care acoperă și umple mucoasa internă a tractului digestiv. Acoperirea permite medicului să vadă conturul esofagului și al stomacului. Acest lucru este deosebit de util pentru persoanele care au probleme cu înghițirea.
De asemenea, vi se poate cere să înghițiți o pastilă cu bariu, care poate ajuta la diagnosticarea unei îngustări a esofagului care poate interfera cu înghițirea. - Manometria esofagiană. Acest test măsoară contracțiile ritmice ale mușchilor esofagului atunci când înghițiți. Manometria esofagiană măsoară, de asemenea, coordonarea și forța exercitată de mușchii esofagului . Aceasta se efectuează de obicei la persoanele care au dificultăți la înghițire.
- Esofagoscopie transnazală. Acest test se efectuează pentru a depista eventualele leziuni ale esofagului. Un tub subțire și flexibil, prevăzut cu o cameră video, este introdus prin nas și deplasat în jos pe gât, până în esofag. Camera transmite imagini către un ecran video.
Tratament
Medicul dumneavoastră vă va recomanda probabil să încercați mai întâi să vă schimbați stilul de viață și să luați medicamente fără prescripție medicală. Dacă nu simțiți o ameliorare în câteva săptămâni, medicul dumneavoastră vă poate recomanda medicamente cu prescripție medicală și teste suplimentare.
Intervenții chirurgicale și alte proceduri
GERD poate fi de obicei controlată cu medicamente. Dar dacă medicamentele nu ajută sau dacă doriți să evitați utilizarea pe termen lung a medicamentelor, medicul dumneavoastră vă poate recomanda:
- Fundoplicatura. Chirurgul înfășoară partea superioară a stomacului în jurul sfincterului esofagian inferior pentru a strânge mușchiul și a preveni refluxul. Fundoplicatura se efectuează de obicei printr-o procedură minim invazivă (laparoscopică). Înfășurarea părții superioare a stomacului poate fi completă (fundoplicatura Nissen) sau parțială. Cea mai comună procedură parțială este fundoplicatura Toupet. Chirurgul dumneavoastră vă va recomanda tipul cel mai potrivit pentru dumneavoastră.
- Dispozitivul LINKS. Un inel format din mici bile magnetice este înfășurat în jurul joncțiunii dintre stomac și esofag. Atracția magnetică dintre bile este suficient de puternică pentru a menține conexiunea închisă pentru refluxul acid, dar suficient de slabă pentru a permite trecerea alimentelor. Dispozitivul LINKS poate fi implantat prin chirurgie minim invazivă. Bilele magnetice nu au niciun efect asupra securității aeroporturilor sau asupra imagisticii prin rezonanță magnetică.
- Fundoplicatura transorală fără incizie (TIF). Această nouă procedură implică strângerea sfincterului esofagian inferior prin crearea unei înfășurări parțiale în jurul părții inferioare a esofagului folosind elemente de fixare din polipropilenă. TIF se efectuează prin gură folosind un endoscop și nu necesită o incizie chirurgicală. Avantajele sale includ un timp de recuperare rapid și o toleranță ridicată.
Dacă aveți o hernie hiatală mare, TIF nu este o opțiune. Cu toate acestea, TIF poate fi posibilă dacă este combinată cu repararea laparoscopică a herniei hiatale.
Deoarece obezitatea poate fi un factor de risc pentru GERD, medicul dumneavoastră vă poate sugera o operație de slăbire ca opțiune de tratament. Discutați cu medicul dumneavoastră pentru a afla dacă sunteți un candidat pentru acest tip de operație.
Stilul de viață și remedii casnice
Schimbările de stil de viață pot ajuta la reducerea frecvenței refluxului acid. Încercați să:
- Mențineți o greutate sănătoasă. Excesul de greutate exercită presiune asupra abdomenului și provoacă reflux acid în esofag.
- Renunțați la fumat. Fumatul reduce capacitatea sfincterului esofagian inferior de a funcționa corect.
- Evitați să vă întindeți după masă. Așteptați cel puțin trei ore după masă înainte de a vă întinde.
- Mâncați încet și mestecați bine. Puneți furculița jos după fiecare înghițitură și luați-o din nou după ce ați mestecat și înghițit acea înghițitură.
- Evitați alimentele și băuturile care provoacă reflux. Factorii declanșatori obișnuiți includ alcoolul, ciocolata, cofeina, alimentele grase sau menta.
- Evitați hainele strâmte. Hainele care se potrivesc strâns în jurul taliei exercită presiune asupra stomacului și sfincterului esofagian inferior.
Medicina alternativă
Unele terapii complementare și alternative, cum ar fi ghimbirul, mușețelul și ulmul alunecos, pot fi recomandate pentru tratarea GERD. Cu toate acestea, niciuna nu s-a dovedit a vindeca GERD sau a repara leziunile esofagului. Discutați cu medicul dumneavoastră dacă luați în considerare terapii alternative pentru tratarea GERD.
Pregătirea pentru consultație
Este posibil să fiți trimis la un medic specializat în sistemul digestiv (gastroenterolog).
Ce puteți face
- Notați-vă simptomele, inclusiv cele care pot părea fără legătură cu motivul pentru care ați programat consultația.
- Notați orice factori declanșatori ai simptomelor, cum ar fi anumite alimente.
- Faceți o listă cu toate medicamentele, vitaminele și suplimentele pe care le luați.
- Notați informațiile medicale importante, inclusiv alte afecțiuni.
- Notează informațiile personale importante, inclusiv orice schimbări recente sau factori de stres din viața ta.
- Notați întrebările pe care doriți să le adresați medicului.
- Rugați un rudă sau un prieten să vă însoțească pentru a vă ajuta să vă amintiți ce spune medicul.
Întrebări pe care să le adresați medicului
- Care este cauza cea mai probabilă a simptomelor mele?
- Ce teste trebuie să fac? Este nevoie de vreo pregătire specială pentru acestea?
- Starea mea este temporară sau cronică?
- Ce tratamente sunt disponibile?
- Există restricții pe care trebuie să le respect?
Pe lângă întrebările pe care le-ați pregătit pentru medicul dumneavoastră, nu ezitați să puneți întrebări în timpul consultației ori de câte ori nu înțelegeți ceva.
Ce să așteptați de la medicul dumneavoastră
Medicul dumneavoastră vă va pune probabil o serie de întrebări. Dacă sunteți pregătit să răspundeți la ele, veți avea timp să discutați aspectele pe care doriți să le aprofundați. Vi se pot pune următoarele întrebări:
- Când au început simptomele? Cât de severe sunt?
- Simptomele sunt constante sau intermitente?
- Ce anume pare să vă amelioreze sau să vă agraveze simptomele?
- Simptomele vă trezesc noaptea?
- Simptomele dumneavoastră se agravează după ce mâncați sau când vă întindeți?
- Vă urcă vreodată alimente sau substanțe acide în partea din spate a gâtului?
- Aveți probleme cu înghițirea alimentelor sau trebuie să vă schimbați dieta pentru a evita dificultățile de înghițire?
- Ați luat sau ați pierdut în greutate?



















