
Pavel Andreev er social iværksætter, filantrop og grundlægger (CEO) af den globale fundraisingplatform PavelAndreev.ORG.
- Udgivet
- Opdateret
-
4632
Refluks - Symptomer, behandling og forebyggelse
Gastroøsofageal reflukssygdom (GERD) opstår, når mavesyre gentagne gange strømmer tilbage op i røret, der forbinder din mund og mave (spiserøret). Denne tilbagestrømning (sur refluks) kan irritere slimhinden i din spiserør.
Mange oplever sure opstød fra tid til anden. Men når sure opstød opstår gentagne gange over tid, kan det forårsage GERD.
De fleste mennesker kan håndtere ubehaget ved GERD med livsstilsændringer og medicin. Og selvom det er usædvanligt, kan nogle have brug for operation for at lindre symptomerne.
Symptomer
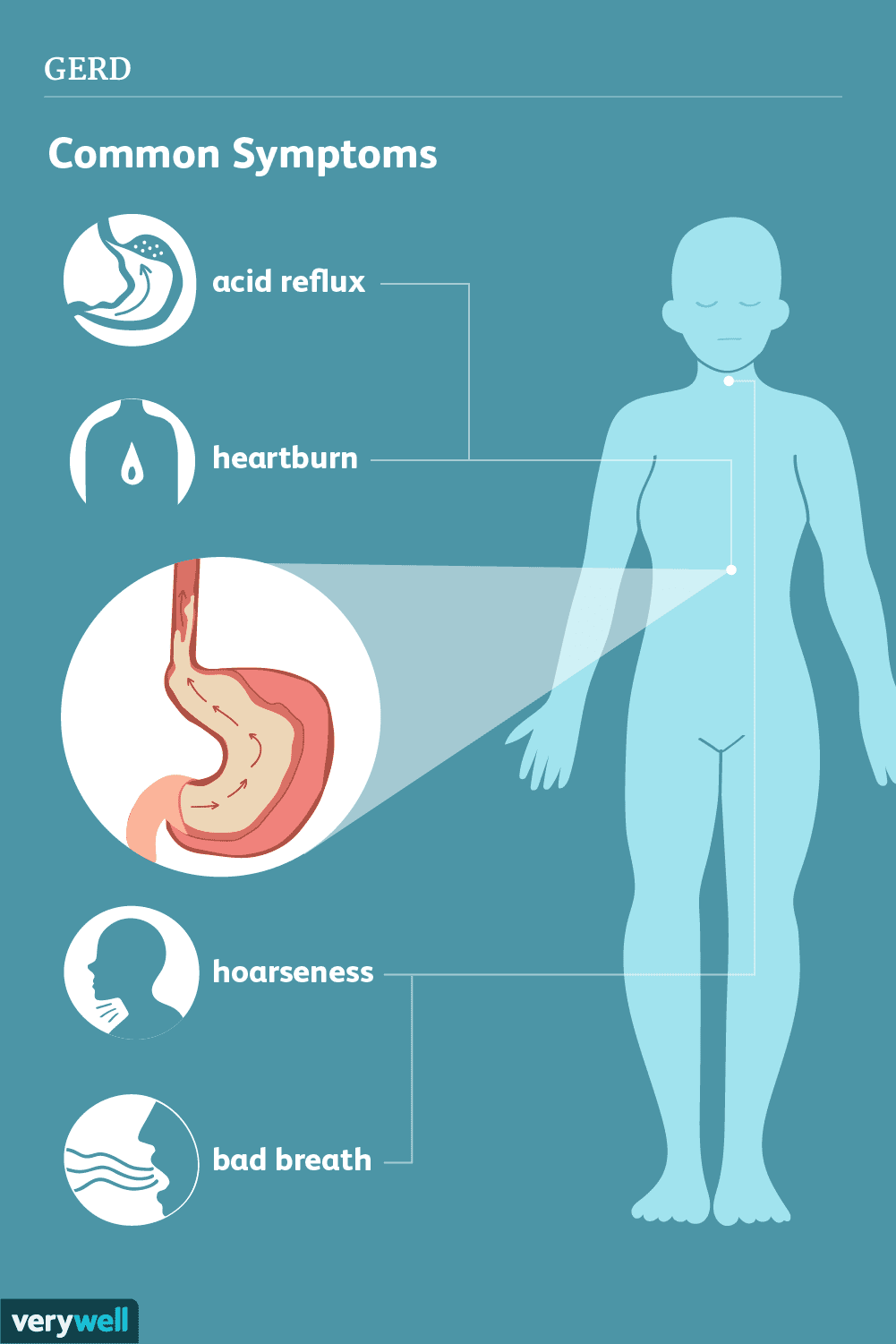
Almindelige tegn og symptomer på GERD inkluderer:
- En brændende fornemmelse i brystet (halsbrand), normalt efter at have spist, som kan være værre om natten eller når man ligger ned
- Tilbagestrømning (regurgitation) af mad eller sur væske
- Smerter i øvre del af maven eller brystet
- Synkeproblemer (dysfagi)
- Følelse af en klump i halsen
Hvis du har sure opstød om natten, kan du også opleve:
- Vedvarende hoste
- Betændelse i stemmebåndene (laryngitis)
- Ny eller forværret astma
Hvornår skal man se en læge
Søg omgående lægehjælp, hvis du har brystsmerter, især hvis du også har åndenød eller smerter i kæben eller armen. Disse kan være tegn og symptomer på et hjerteanfald.
Bestil tid hos din læge, hvis:
- Oplever alvorlige eller hyppige symptomer på GERD
- Du tager håndkøbsmedicin mod halsbrand mere end to gange om ugen
Årsager
GERD er forårsaget af hyppig sur opstød eller refluks af ikke-surt indhold fra maven.
Når du synker, slapper et cirkulært muskelbånd omkring bunden af din spiserør (den nedre spiserørslukkemuskel) af, så mad og væske kan strømme ind i din mave. Lukkemusklen lukker sig derefter igen.
Hvis lukkemusklen ikke slapper ordentligt af eller bliver svag, kan mavesyre strømme tilbage op i spiserøret. Denne konstante tilbageskylning af syre irriterer slimhinden i spiserøret, hvilket ofte forårsager betændelse.
Risikofaktorer

Tilstande, der kan øge risikoen for GERD, omfatter:
- Fedme
- Fremspring af den øvre del af maven over mellemgulvet (hiatal brok)
- Graviditet
- Bindevævssygdomme, såsom sklerodermi
- Forsinket mavetømning
Faktorer, der kan forværre sure opstød, omfatter:
- Rygning
- Kraftig spisning eller spisning sent om aftenen
- Spise bestemte fødevarer (udløsende faktorer), såsom fede eller stegte fødevarer
- At drikke visse drikkevarer, såsom alkohol eller kaffe
Komplikationer
Over tid kan kronisk betændelse i spiserøret forårsage:
- Betændelse i vævet i spiserøret (øsofagitis). Mavesyre kan beskadige vævet i spiserøret og forårsage betændelse, blødning og nogle gange et åbent sår (ulcer). Øsofagitis kan forårsage smerter og synkebesvær.
- Forsnævring af spiserøret (øsofageal striktur). Skader på den nederste del af spiserøret fra mavesyre forårsager ardannelse. Ardannelsen forsnævrer spiserøret, hvilket fører til synkeproblemer.
- Prækancerøse forandringer i spiserøret (Barretts øsofagus). Syreskader kan forårsage forandringer i vævet, der beklæder den nedre del af spiserøret. Disse forandringer er forbundet med en øget risiko for spiserørskræft.
Diagnose
Din læge kan muligvis diagnosticere GERD baseret på dine tegn og symptomer og en fysisk undersøgelse.
For at bekræfte en GERD-diagnose eller kontrollere for komplikationer, kan din læge anbefale:
- Øvre endoskopi. Din læge indsætter et tyndt, fleksibelt rør udstyret med en lys og kamera (endoskop) ned i din hals. Endoskopet hjælper din læge med at se indersiden af din spiserør og mave. Testresultaterne viser muligvis ingen problemer, hvis der er refluks, men endoskopien kan påvise betændelse i spiserøret (øsofagitis) eller andre komplikationer.
Endoskopi kan også bruges til at tage en vævsprøve (biopsi) for at teste for komplikationer såsom Barretts øsofagus. I nogle tilfælde, hvis der er en forsnævring i spiserøret, kan den strækkes eller udvides under denne procedure. Dette gøres for at forbedre synkebesvær (dysfagi). - Ambulatorisk pH-sondetest. En skærm placeres i spiserøret for at bestemme, hvornår og hvor længe mavesyren strømmer tilbage derop. Skærmen er forbundet til en lille computer, som du bærer på taljen eller med en rem over skulderen.
Monitoren kan være et tyndt, fleksibelt rør (kateter), der indsættes gennem næsen og ind i spiserøret. Eller det kan være en klips, der placeres i spiserøret under en endoskopi. Klipsen passerer ind i afføringen efter cirka to dage. - Et røntgenbillede af dit øvre fordøjelsessystem. Røntgenbillederne tages, efter du har drukket en kridtagtig væske, der dækker og fylder den indre slimhinde i din fordøjelseskanal. Belægningen gør det muligt for din læge at se omridset af din spiserør og mave. Dette er især nyttigt for personer, der har problemer med at synke.
Du kan også blive bedt om at synke en bariumpille, som kan hjælpe med at diagnosticere en forsnævring af spiserøret, der kan forhindre synkning. - Spiserørsmanometri. Denne test måler de rytmiske muskelsammentrækninger i spiserøret, når du synker. Spiserørsmanometri måler også koordinationen og styrken af musklerne i spiserøret. Det udføres normalt hos personer, der har problemer med at synke.
- Transnasal øsofagoskopi. Denne test udføres for at undersøge eventuelle skader på din spiserør. Et tyndt, fleksibelt rør med et videokamera indsættes gennem din næse og føres ned i halsen til din spiserør. Kameraet sender billeder til en videoskærm.
Behandling
Din læge vil sandsynligvis anbefale, at du først prøver livsstilsændringer og håndkøbsmedicin. Hvis du ikke føler lindring inden for et par uger, kan din læge anbefale receptpligtig medicin og yderligere testning.
Kirurgi og andre procedurer
GERD kan normalt kontrolleres med medicin. Men hvis medicin ikke hjælper, eller du ønsker at undgå langvarig brug af medicin, kan din læge anbefale:
- Fundoplikation. Kirurgen vikler den øverste del af din mave omkring den nedre øsofaguslukkemuskel for at stramme musklen og forhindre refluks. Fundoplikation udføres normalt som en minimalt invasiv (laparoskopisk) procedure. At vikle den øverste del af din mave kan være komplet (Nissen fundoplikation) eller delvis. Den mest almindelige delvise procedure er Toupet fundoplikation. Din kirurg vil anbefale den type, der er bedst for dig.
- LYNX-enhed. En ring af små magnetiske perler er viklet rundt overgangen mellem mavesækken og spiserøret. Den magnetiske tiltrækning mellem perlerne er stærk nok til at holde forbindelsen lukket for tilbagesvalende syre, men svag nok til at tillade mad at passere igennem. LYNX-enheden kan implanteres gennem minimalt invasiv kirurgi. De magnetiske perler har ingen effekt på lufthavnssikkerhed eller MR-scanninger.
- Transoral incisionsfri fundoplikation (TIF). Denne nye procedure involverer opstramning af den nedre øsofaguslukkemuskel ved at skabe en delvis kappe omkring den nedre spiserør ved hjælp af polypropylenfastgørelseselementer. TIF udføres gennem munden ved hjælp af et endoskop og kræver ikke et kirurgisk snit. Dens fordele omfatter en hurtig restitutionstid og høj tolerance.
Hvis du har en stor hiatal brok, er TIF alene ikke en mulighed. TIF kan dog være mulig, hvis den kombineres med laparoskopisk hiatal brokreparation.
Da fedme kan være en risikofaktor for GERD, kan din læge foreslå vægttabskirurgi som en behandlingsmulighed. Tal med din læge for at finde ud af, om du er en kandidat til denne type operation.
Livsstil og husråd
Livsstilsændringer kan hjælpe med at reducere hyppigheden af sure opstød. Prøv at:
- Hold en sund vægt. Overvægt lægger pres på din mave og forårsager sure opstød i spiserøret.
- Stop med at ryge. Rygning reducerer den nedre spiserørslukkemuskels evne til at fungere korrekt.
- Læg dig ikke ned efter at have spist. Vent mindst tre timer efter at have spist, før du lægger dig ned.
- Spis din mad langsomt og tyg den grundigt. Sæt din gaffel ned efter hver bid, og tag den op igen, når du har tygget og slugt den bid.
- Undgå mad og drikkevarer, der udløser refluks. Almindelige udløsere omfatter alkohol, chokolade, koffein, fedtholdige fødevarer eller mynte.
- Undgå stramt tøj. Tøj, der sidder tæt omkring taljen, lægger pres på din mave og nedre spiserørslukkemuskel.
Alternativ medicin
Nogle komplementære og alternative behandlinger, såsom ingefær, kamille og elm, kan anbefales til behandling af GERD. Ingen af dem har dog vist sig at kunne helbrede GERD eller vende spiserørsskader. Tal med din læge, hvis du overvejer at tage alternative behandlinger til behandling af GERD.
Forberedelse til dit møde
Du kan blive henvist til en læge, der har speciale i fordøjelsessystemet (gastroenterolog).
Hvad kan du gøre?
- Skriv dine symptomer ned, inklusive alle, der kan synes at være relateret til årsagen til, at du planlagde eksamen.
- Skriv eventuelle udløsende faktorer ned for dine symptomer, såsom specifikke fødevarer.
- Lav en liste over al din medicin, vitaminer og kosttilskud.
- Registrer dine vigtigste medicinske oplysninger, herunder andre tilstande.
- Skriv vigtige personlige oplysninger ned, herunder eventuelle nylige ændringer eller stressfaktorer i dit liv.
- Skriv spørgsmål ned, som du skal stille din læge.
- Bed en slægtning eller ven om at ledsage dig for at hjælpe dig med at huske, hvad lægen siger.
Spørgsmål du bør stille din læge
- Hvad er den mest sandsynlige årsag til mine symptomer?
- Hvilke tests skal jeg bruge? Er der nogen særlig forberedelse til dem?
- Er min tilstand midlertidig eller kronisk?
- Hvilke behandlinger er tilgængelige?
- Er der nogen restriktioner, jeg skal følge?
Ud over de spørgsmål, du har forberedt til at stille din læge, så tøv ikke med at stille spørgsmål under din undersøgelse, hvis du ikke forstår noget.
Hvad du kan forvente af din læge
Din læge vil sandsynligvis stille dig en række spørgsmål. Hvis du er forberedt på at besvare dem, har du måske tid tilbage til at gennemgå punkter, du gerne vil bruge mere tid på. Du kan blive spurgt om:
- Hvornår begyndte du at opleve symptomer? Hvor alvorlige er de?
- Er dine symptomer vedvarende eller lejlighedsvise?
- Hvad, hvis noget, synes at forbedre eller forværre dine symptomer?
- Vækker dine symptomer dig om natten?
- Forværres dine symptomer efter at have spist eller når du ligger ned?
- Kommer der nogensinde mad eller surt materiale op bagerst i din hals?
- Har du problemer med at synke mad, eller har du brug for at ændre din kost for at undgå synkebesvær?
- Tog du på i vægt eller tabte du dig?



















