
Pavel Andreev jest przedsiębiorcą społecznym, filantropem i założycielem (CEO) globalnej platformy do zbierania funduszy PavelAndreev.ORG.
- Opublikowano
- Zaktualizowano
-
4732
Refluks – objawy, leczenie i profilaktyka
Refluks żołądkowo-przełykowy (GERD) występuje, gdy kwas żołądkowy wielokrotnie cofa się do przewodu łączącego usta z żołądkiem (przełyku). To cofanie się kwasu (refluks żołądkowy) może podrażniać błonę śluzową przełyku.
Wiele osób od czasu do czasu doświadcza refluksu żołądkowego. Jednak gdy refluks żołądkowy występuje wielokrotnie w miarę upływu czasu, może powodować GERD.
Większość osób jest w stanie radzić sobie z dyskomfortem związanym z GERD poprzez zmiany stylu życia i leki. I chociaż jest to rzadkie, niektóre osoby mogą wymagać operacji w celu złagodzenia objawów.
Objawy
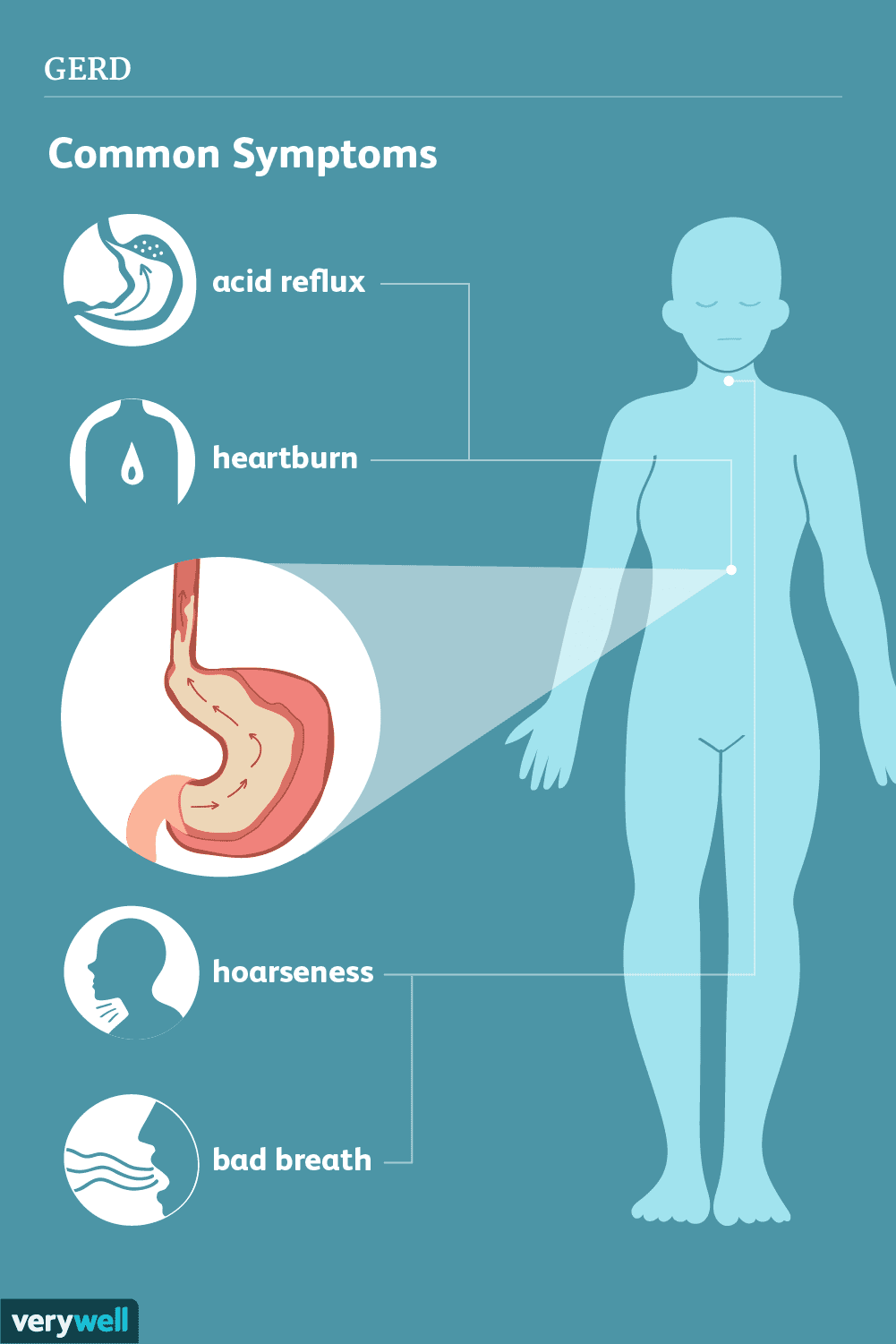
Częste objawy GERD obejmują:
- Pieczenie w klatce piersiowej (zgaga), zwykle po posiłku, które może nasilać się w nocy lub w pozycji leżącej
- Zwrot pokarmu lub kwaśnej cieczy
- Ból w górnej części brzucha lub klatki piersiowej
- Problemy z przełykaniem (dysfagia)
- Uczucie guzka w gardle
Jeśli masz refluks żołądkowy w nocy, możesz również odczuwać:
- Utrzymujący się kaszel
- Zapalenie strun głosowych (zapalenie krtani)
- Nowa lub nasilająca się astma
Kiedy udać się do lekarza
Natychmiast zgłoś się do lekarza, jeśli odczuwasz ból w klatce piersiowej, zwłaszcza jeśli towarzyszy mu duszność lub ból szczęki lub ręki. Mogą to być objawy zawału serca.
Umów się na wizytę u lekarza, jeśli:
- Odczuwasz ciężkie lub częste objawy GERD
- Bierzesz leki bez recepty na zgagę częściej niż dwa razy w tygodniu
Przyczyny
GERD jest spowodowane częstym refluksem kwasowym lub refluksem nie kwasowej treści żołądkowej.
Podczas połykania okrągły mięsień wokół dolnej części przełyku (dolny zwieracz przełyku) rozluźnia się, aby umożliwić przepływ pokarmu i płynów do żołądka. Następnie zwieracz ponownie się zamyka.
Jeśli zwieracz nie rozluźnia się prawidłowo lub osłabia, kwas żołądkowy może cofać się do przełyku. To ciągłe cofanie się kwasu podrażnia błonę śluzową przełyku, często powodując jego stan zapalny.
Czynniki ryzyka

Czynniki, które mogą zwiększać ryzyko wystąpienia GERD, obejmują:
- Otyłość
- Wypukłość górnej części żołądka ponad przeponą (przepuklina rozworu przełykowego)
- Ciąża
- Zaburzenia tkanki łącznej, takie jak twardzina skóry
- Opóźnione opróżnianie żołądka
Czynniki, które mogą pogorszyć refluks żołądkowy, obejmują:
- Palenie
- Obfite posiłki lub jedzenie późnym wieczorem
- Spożywanie niektórych pokarmów (czynniki wyzwalające), takich jak tłuste lub smażone potrawy
- Picie niektórych napojów, takich jak alkohol lub kawa
Powikłania
Z czasem przewlekłe zapalenie przełyku może powodować:
- Zapalenie tkanki przełyku (zapalenie przełyku). Kwas żołądkowy może zniszczyć tkankę przełyku, powodując stan zapalny, krwawienie, a czasem otwartą ranę (owrzodzenie). Zapalenie przełyku może powodować ból i utrudniać połykanie.
- Zwężenie przełyku (striktura przełyku). Uszkodzenie dolnej części przełyku przez kwas żołądkowy powoduje powstawanie blizn. Blizna zwęża przewód pokarmowy, co prowadzi do problemów z przełykaniem.
- Zmiany przedrakowe w przełyku (przełyk Barretta). Uszkodzenie spowodowane kwasem może powodować zmiany w tkance pokrywającej dolną część przełyku. Zmiany te wiążą się ze zwiększonym ryzykiem raka przełyku.
Diagnoza
Twój lekarz może zdiagnozować GERD na podstawie Twoich objawów i wyników badania fizykalnego.
Aby potwierdzić diagnozę GERD lub sprawdzić, czy nie ma powikłań, lekarz może zalecić:
- Endoskopię górnego odcinka przewodu pokarmowego. Lekarz wprowadza do gardła cienką, elastyczną rurkę wyposażoną w światło i kamerę (endoskop). Endoskop pomaga lekarzowi obejrzeć wnętrze przełyku i żołądka. Wyniki badania mogą nie wykazać problemów związanych z refluksem, ale endoskopia może wykryć zapalenie przełyku (esofagitis) lub inne powikłania.
Endoskopia może być również wykorzystana do pobrania próbki tkanki (biopsji), która zostanie zbadana pod kątem powikłań, takich jak przełyk Barretta. W niektórych przypadkach, jeśli obserwuje się zwężenie przełyku, można go rozciągnąć lub poszerzyć podczas tej procedury. Ma to na celu poprawę trudności w połykaniu (dysfagia). - Ambulatoryjny test sondą kwasową (pH). Monitor umieszcza się w przełyku, aby określić, kiedy i jak długo kwas żołądkowy powraca do przełyku. Monitor jest podłączony do małego komputera, który nosi się na pasku lub na ramieniu.
Monitor może być cienką, elastyczną rurką (cewnikiem), którą wprowadza się przez nos do przełyku. Może to być również klips, który umieszcza się w przełyku podczas endoskopii. Klips wydalany jest wraz z kałem po około dwóch dniach. - Zdjęcie rentgenowskie górnej części układu pokarmowego. Zdjęcia rentgenowskie wykonuje się po wypiciu płynu zawierającego kontrast, który pokrywa i wypełnia wewnętrzną powłokę przewodu pokarmowego. Powłoka ta pozwala lekarzowi zobaczyć zarys przełyku i żołądka. Jest to szczególnie przydatne w przypadku osób, które mają problemy z przełykaniem.
Możesz również zostać poproszony o połknięcie tabletki barowej, która może pomóc w zdiagnozowaniu zwężenia przełyku, które może utrudniać połykanie. - Manometria przełyku. Badanie to mierzy rytmiczne skurcze mięśni przełyku podczas połykania. Manometria przełyku mierzy również koordynację i siłę wywieraną przez mięśnie przełyku . Badanie to wykonuje się zazwyczaj u osób, które mają problemy z przełykaniem.
- Transnazalna ezofagoskopia. Badanie to wykonuje się w celu wykrycia ewentualnych uszkodzeń przełyku. Cienka, elastyczna rurka z kamerą wideo wprowadzana jest przez nos i przesuwana w dół gardła do przełyku. Kamera przesyła obrazy na ekran wideo.
Leczenie
Twój lekarz prawdopodobnie zaleci najpierw zmianę stylu życia i stosowanie leków dostępnych bez recepty. Jeśli w ciągu kilku tygodni nie odczujesz ulgi, lekarz może zalecić leki na receptę i dodatkowe badania.
Chirurgia i inne zabiegi
GERD można zazwyczaj kontrolować za pomocą leków. Jeśli jednak leki nie pomagają lub chcesz uniknąć długotrwałego stosowania leków, lekarz może zalecić:
- Fundoplikację. Chirurg owija górną część żołądka wokół dolnego zwieracza przełyku, aby wzmocnić mięsień i zapobiec refluksowi. Fundoplikacja jest zazwyczaj wykonywana przy użyciu minimalnie inwazyjnej (laparoskopowej) procedury. Owijanie górnej części żołądka może być całkowite (fundoplikacja Nissena) lub częściowe. Najczęstszą procedurą częściową jest fundoplikacja Toubeta. Chirurg zaleci rodzaj zabiegu, który jest najbardziej odpowiedni dla pacjenta.
- Urządzenie LINKS. Pierścień złożony z małych magnetycznych kulek owija się wokół połączenia żołądka i przełyku. Siła przyciągania magnetycznego między kulkami jest wystarczająco silna, aby utrzymać połączenie zamknięte dla cofającej się kwasu, ale wystarczająco słaba, aby umożliwić przejście pokarmu. Urządzenie LINKS można wszczepić za pomocą minimalnie inwazyjnej operacji. Kulki magnetyczne nie mają wpływu na bezpieczeństwo na lotnisku ani na obrazowanie rezonansu magnetycznego.
- Transoralna fundoplikacja bez nacięcia (TIF). Ta nowa procedura polega na zaciśnięciu dolnego zwieracza przełyku poprzez utworzenie częściowej osłony wokół dolnej części przełyku za pomocą polipropylenowych elementów mocujących. TIF wykonuje się przez usta za pomocą endoskopu i nie wymaga nacięcia chirurgicznego. Jego zalety obejmują szybki czas rekonwalescencji i wysoką tolerancję.
Jeśli masz dużą przepuklinę rozworu przełykowego, sama TIF nie jest opcją. TIF może jednak być możliwa, jeśli zostanie połączona z laparoskopową korekcją przepukliny rozworu przełykowego.
Ponieważ otyłość może być czynnikiem ryzyka GERD, lekarz może zaproponować operację odchudzającą jako opcję leczenia. Porozmawiaj z lekarzem, aby dowiedzieć się, czy kwalifikujesz się do tego typu operacji.
Styl życia i domowe sposoby
Zmiany stylu życia mogą pomóc w zmniejszeniu częstotliwości występowania refluksu żołądkowego. Staraj się:
- Utrzymywać zdrową wagę. Nadmiar kilogramów wywiera nacisk na brzuch i powoduje refluks żołądkowy do przełyku.
- Rzucić palenie. Palenie tytoniu zmniejsza zdolność dolnego zwieracza przełyku do prawidłowego funkcjonowania.
- Nie kładź się po jedzeniu. Odczekaj co najmniej trzy godziny po posiłku, zanim położysz się do łóżka.
- Jedz powoli i dokładnie przeżuwaj pokarm. Odkładaj widelec po każdym kęsie i podnoś go ponownie dopiero po przeżuciu i przełknięciu tego kęsa.
- Unikaj pokarmów i napojów, które powodują refluks. Częstymi czynnikami wywołującymi refluks są alkohol, czekolada, kofeina, tłuste potrawy lub mięta.
- Unikaj obcisłych ubrań. Ubrania, które ściśle przylegają do talii, wywierają nacisk na brzuch i dolny zwieracz przełyku.
Medycyna alternatywna
Niektóre dodatkowe i alternatywne terapie, takie jak imbir, rumianek i ślaz, mogą być zalecane w leczeniu GERD. Jednak żadna z nich nie wykazała skuteczności w leczeniu GERD ani w cofaniu uszkodzeń przełyku. Jeśli rozważasz stosowanie terapii alternatywnych w leczeniu GERD, porozmawiaj ze swoim lekarzem.
Przygotowanie do wizyty
Możesz zostać skierowany do lekarza specjalizującego się w układzie pokarmowym (gastroenterologa).
Co możesz zrobić
- Zapisz swoje objawy, w tym wszystkie, które mogą wydawać się niezwiązane z powodem, dla którego umówiłeś się na wizytę.
- Zapisz wszystkie czynniki wywołujące objawy, takie jak określone pokarmy.
- Sporządź listę wszystkich przyjmowanych leków, witamin i suplementów.
- Zapisz najważniejsze informacje medyczne, w tym inne schorzenia.
- Zapisz najważniejsze informacje osobiste, w tym wszelkie ostatnie zmiany lub czynniki stresogenne w Twoim życiu.
- Zapisz pytania, które chcesz zadać lekarzowi.
- Poproś krewnego lub przyjaciela, aby towarzyszył Ci podczas wizyty, aby pomógł Ci zapamiętać to, co powie lekarz.
Pytania, które należy zadać lekarzowi
- Jaka jest najbardziej prawdopodobna przyczyna moich objawów?
- Jakie badania są mi potrzebne? Czy trzeba się do nich jakoś specjalnie przygotować?
- Czy mój stan jest tymczasowy czy przewlekły?
- Jakie są dostępne metody leczenia?
- Czy są jakieś ograniczenia, których muszę przestrzegać?
Oprócz pytań, które zamierzasz zadać lekarzowi, nie wahaj się zadawać pytań podczas wizyty, gdy tylko coś jest dla Ciebie niejasne.
Czego możesz oczekiwać od swojego lekarza
Twój lekarz prawdopodobnie zada Ci szereg pytań. Jeśli będziesz gotowy na nie odpowiedzieć, może Ci pozostać czas na omówienie kwestii, którym chcesz poświęcić więcej uwagi. Możesz zostać zapytany:
- Kiedy zaczęły się objawy? Jak bardzo są one nasilone?
- Czy objawy są trwałe, czy pojawiają się sporadycznie?
- Co, jeśli coś wydaje się poprawiać lub pogarszać objawy?
- Czy objawy budzą Cię w nocy?
- Czy objawy nasilają się po jedzeniu lub w pozycji leżącej?
- Czy kiedykolwiek zdarza się, że pokarm lub kwaśna treść cofają się do tylnej części gardła?
- Czy masz problemy z przełykaniem pokarmów lub musisz zmieniać sposób odżywiania, aby uniknąć trudności z przełykaniem?
- Czy przybrałeś na wadze lub schudłeś?



















