
Pavel Andreev jest przedsiębiorcą społecznym, filantropem i założycielem (CEO) globalnej platformy do zbierania funduszy PavelAndreev.ORG.
- Opublikowano
- Zaktualizowano
-
13473
Rak jelita grubego – objawy, stadia, leczenie i profilaktyka
Rak jelita grubego rozwija się, gdy w jelicie grubym powstają zmiany nowotworowe. Obecnie jest to trzeci najczęściej występujący nowotwór w Stanach Zjednoczonych.
Jelito grube jest miejscem, w którym organizm pobiera wodę i sól z odpadów stałych. Następnie odpady przechodzą przez odbytnicę i opuszczają organizm przez odbyt. Rak odbytnicy powstaje w odbytnicy, czyli ostatnich kilku centymetrach jelita grubego, najbliżej odbytu.
Rak jelita grubego i odbytnicy, który opisuje jednocześnie występującego raka jelita grubego i raka odbytnicy, jest często spotykany.
Według Amerykańskiego Towarzystwa Onkologicznego (ACS) rak jelita grubego jest trzecim najczęściej diagnozowanym nowotworem w Stanach Zjednoczonych, po nowotworach skóry.
Specjaliści ds. zdrowia zalecają regularne badania przesiewowe w kierunku raka jelita grubego u osób w wieku 45–75 lat.
W tym artykule omówimy, jak rozpoznać i leczyć raka jelita grubego, dlaczego się rozwija i jak mu zapobiegać.
Objawy i oznaki raka jelita grubego
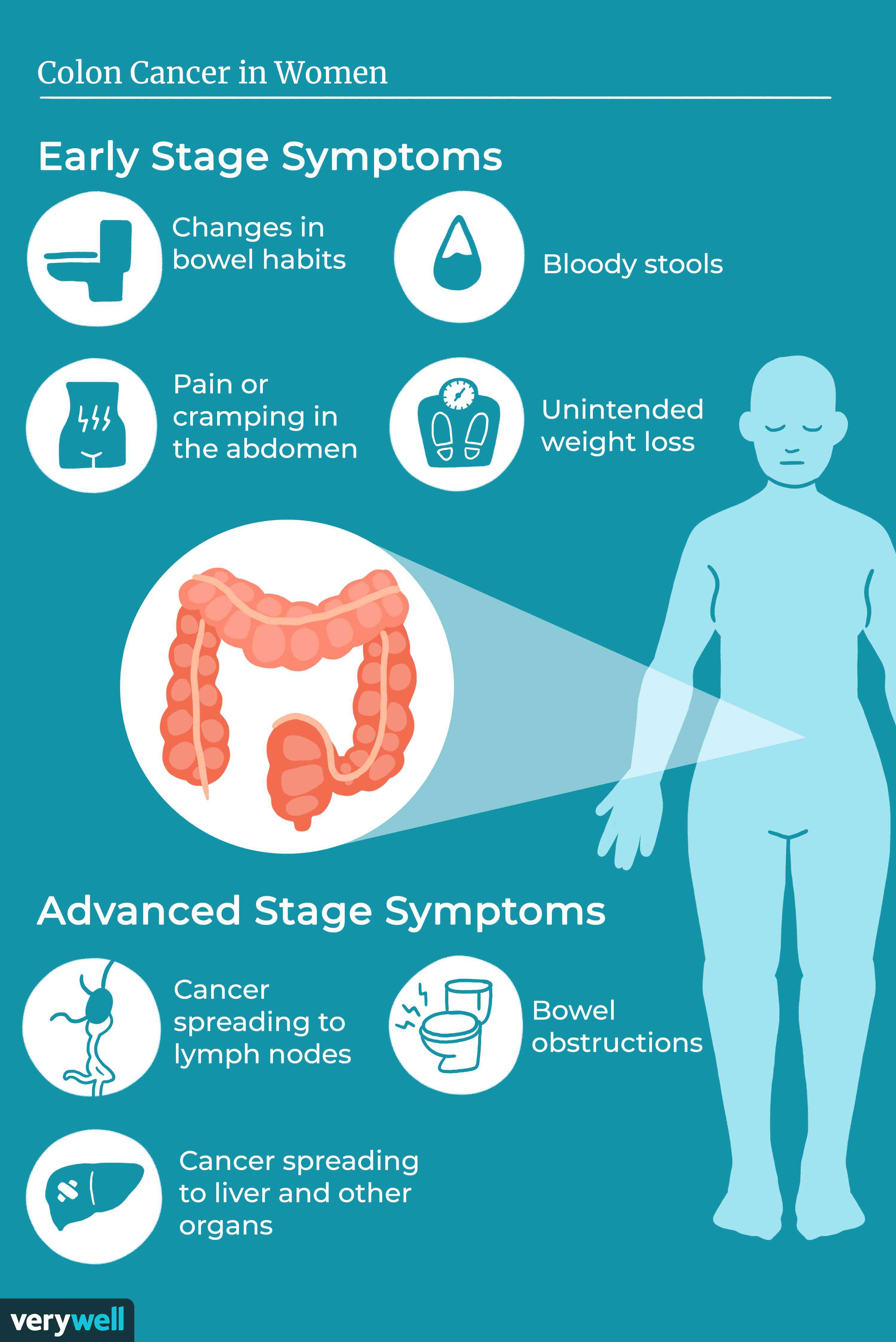
Objawy i oznaki mogą obejmować jeden lub więcej z następujących:
- biegunka lub zaparcia
- zmiany w konsystencji stolca, takie jak luźne, wąskie stolce
- krew w stolcu, która może sprawiać, że stolec wygląda na ciemnobrązowy lub czarny
- jasnoczerwone krwawienie z odbytu
- ból brzucha, skurcze, wzdęcia lub gazy
- ciągła potrzeba wypróżnienia pomimo wypróżnienia
- osłabienie i zmęczenie
- niewytłumaczalna utrata masy ciała
- zespół jelita drażliwego
- niedokrwistość z niedoboru żelaza
Utrata masy ciała i bóle brzucha pojawiają się zazwyczaj w późniejszych stadiach choroby.
Jeśli rak rozprzestrzeni się na nowe miejsce w organizmie, takie jak wątroba, może to spowodować dodatkowe objawy, takie jak żółtaczka.
Wczesne objawy
Rak jelita grubego często nie powoduje żadnych objawów w najwcześniejszych stadiach, ale objawy mogą stać się bardziej zauważalne wraz z postępem choroby. Jeśli u osób występują objawy we wczesnych stadiach, mogą one obejmować:
- krew w stolcu
- zmiana częstotliwości lub rodzaju wypróżnień, np. biegunka, zaparcia lub wąskie, pasiaste stolce
- uczucie niecałkowitego opróżnienia jelit po wypróżnieniu
- ból brzucha, skurcze lub wzdęcia
- mdłości i wymioty
- anemia spowodowana krwawieniem z jelit
- utrata apetytu
- zmęczenie i osłabienie
- niewyjaśniona utrata masy ciała
Objawy u mężczyzn
Według Brigham and Women's Hospital objawy raka jelita grubego są zazwyczaj takie same u mężczyzn i kobiet. Mężczyźni mogą zauważyć wymienione powyżej objawy.
Objawy u kobiet
Kobiety mogą doświadczać tych samych objawów, co wymienione powyżej. Ponadto, jeśli osoby miesiączkujące cierpią na anemię spowodowaną rakiem jelita grubego, mogą mieć nieregularny cykl menstruacyjny.
Etapy
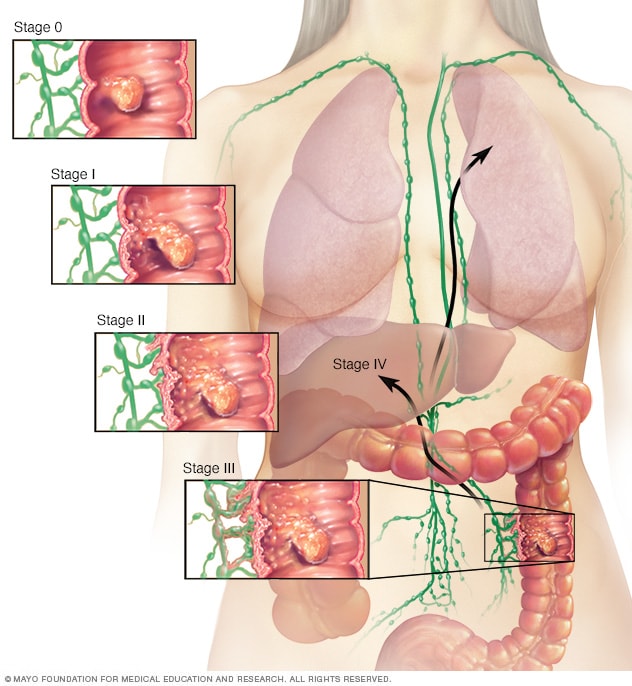
Istnieją różne sposoby określania stadium raka. Etapy wskazują, jak daleko rozprzestrzenił się nowotwór i jaki jest rozmiar wszystkich guzów.
W przypadku raka jelita grubego etapy rozwijają się w następujący sposób:
- Etap 0: znany również jako rak in situ, w tym momencie rak jest w bardzo wczesnym stadium. Nie rozprzestrzenił się poza wewnętrzną warstwę jelita grubego i zazwyczaj jest łatwy do wyleczenia.
- Etap 1: Rak rozprzestrzenił się na kolejną warstwę tkanki.
- Etap 2: Rak dotarł do zewnętrznych warstw jelita grubego, ale nie rozprzestrzenił się poza jelito grube.
- Etap 3: Rak rozrósł się przez zewnętrzne warstwy jelita grubego i dotarł do jednego do trzech węzłów chłonnych. Nie rozprzestrzenił się w odległych miejscach.
- Etap 4: Rak dotarł do innych tkanek poza ścianą jelita grubego. W miarę postępu etapu 4 rak jelita grubego dociera do odległych części ciała.
Przyczyny
Zazwyczaj komórki podlegają uporządkowanemu procesowi wzrostu, podziału i śmierci. Rak może rozwinąć się, gdy komórki rosną i dzielą się w sposób niekontrolowany i nie umierają w normalnym momencie swojego cyklu życia.
Według ACS naukowcy nie są pewni, co dokładnie powoduje raka jelita grubego, ale niektóre czynniki mogą zwiększać ryzyko.
Rak powstaje w wyniku zmian w DNA komórek. Niektóre geny, zwane onkogenami, pomagają komórkom pozostać przy życiu, rosnąć i dzielić się. Geny supresorowe nowotworów pomagają regulować podział komórek i ich śmierć.
Zmiany w DNA mogą wpływać na onkogeny i geny supresorowe nowotworów, co prowadzi do wielu zmian genetycznych, które mogą powodować raka jelita grubego.
Polipy to narośla, które tworzą się na wewnętrznej stronie jelita grubego. Polipy nie są nowotworowe, ale niektóre rodzaje polipów mogą prowadzić do raka.
Jeśli dana osoba ma rodzaj polipa nienowotworowego zwanego polipem gruczolakowatym, ma zwiększone ryzyko zachorowania na raka jelita grubego. Polipy te tworzą się na wewnętrznych ściankach jelita grubego.
Komórki nowotworowe mogą rozprzestrzeniać się z nowotworów złośliwych do innych części ciała poprzez krew i układ limfatyczny.
Komórki nowotworowe mogą rosnąć i atakować zdrowe tkanki w pobliżu oraz w całym organizmie w procesie zwanym przerzutami. Skutkiem tego jest poważniejszy, trudniejszy do wyleczenia stan.
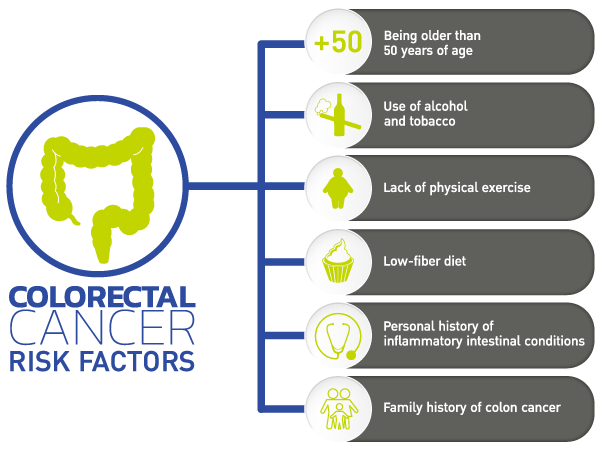
Czynniki ryzyka
Dokładne przyczyny raka jelita grubego nie są znane, ale istnieje kilka potencjalnych czynników ryzyka.
Polipy
Rak jelita grubego może rozwinąć się z polipów przedrakowych, które rosną w jelicie grubym. Niektóre z tych polipów mogą przekształcić się w złośliwego raka jelita grubego, jeśli chirurg nie usunie ich we wczesnej fazie leczenia. Rodzaje polipów obejmują:
Adenomy
Adenomy mogą przypominać błonę śluzową zdrowego jelita grubego, ale pod mikroskopem wyglądają inaczej. Mogą one przekształcić się w nowotwór.
Polipy hiperplastyczne
Rak jelita grubego rzadko rozwija się z polipów hiperplastycznych, ponieważ są one zazwyczaj łagodne.
Geny
Niekontrolowany wzrost komórek może wystąpić po uszkodzeniu genetycznym lub zmianach w DNA.
Większość mutacji genetycznych powstaje w trakcie życia człowieka, a nie jest mutacją odziedziczoną po członku rodziny.
Około 5–10% nowotworów jelita grubego wynika ze specyficznych chorób dziedzicznych, które zwiększają ryzyko wystąpienia polipów, raka jelita grubego i potencjalnie innych rodzajów nowotworów u niektórych członków rodziny.
Kilka chorób dziedzicznych również zwiększa ryzyko raka jelita grubego, w tym:
- osłabiona rodzinna polipowatość gruczolakowata
- rodzinna polipowatość gruczolakowata (FAP)
- zespół Gardnera, który jest odmianą FAP
- zespół Lyncha lub dziedziczny rak jelita grubego bez polipowatości
- zespół polipowatości młodzieńczej
- Zespół Muir-Torre, który jest odmianą zespołu Lyncha
- polipowatość związana z genem MUTYH
- Zespół Peutz-Jeghers
- Zespół Turcota, inna odmiana FAP
Cechy, nawyki i dieta
Wiek jest istotnym czynnikiem ryzyka raka jelita grubego. Około 90% osób, u których zdiagnozowano raka jelita grubego, ma ponad 50 lat.
Rak jelita grubego częściej dotyka osoby prowadzące nieaktywny tryb życia, osoby otyłe oraz osoby palące tytoń.
Ponieważ jelito grube jest częścią układu pokarmowego, dieta i odżywianie odgrywają kluczową rolę w rozwoju tej choroby.
Dieta uboga w błonnik może się do tego przyczyniać. Ponadto, według przeglądu z 2019 r., osoby spożywające nadmierne ilości następujących produktów są narażone na zwiększone ryzyko:
- tłuszczów nasyconych
- czerwone mięso
- alkohol
- przetworzone mięso
Podstawowe warunki
Niektóre schorzenia i terapie wiążą się ze zwiększonym ryzykiem raka jelita grubego. Należą do nich:
- historię medyczną polipów
- choroby zapalne jelit, takie jak wrzodziejące zapalenie jelita grubego lub choroba Leśniowskiego-Crohna
- inne rodzaje nowotworów, takie jak rak piersi, jajników lub endometrium
- otyłość lub nadwaga
Inne czynniki ryzyka
Inne czynniki ryzyka raka jelita grubego obejmują:
- posiadanie rodzica, brata lub siostry lub dziecka z historią raka jelita grubego lub odbytnicy
- osobista historia raka jelita grubego, odbytnicy lub raka jajników
- osobista historia polipów o wielkości 1 centymetra lub większej lub z nieprawidłowymi komórkami
- dziedziczne choroby genetyczne, takie jak zespół Lyncha
- przewlekłe zapalenie jelita grubego lub choroba Leśniowskiego-Crohna trwająca 8 lat lub dłużej
- regularne spożywanie alkoholu trzy lub więcej razy dziennie
- palenie papierosów
- zaawansowany wiek
- brak aktywności fizycznej
- dieta uboga w błonnik i tłuszcze, bez owoców i warzyw
- rasa i pochodzenie etniczne, ponieważ Afroamerykanie, Azjaci i osoby pochodzenia latynoskiego mogą otrzymać diagnozę raka jelita grubego w późniejszym stadium choroby
Możliwości leczenia
Leczenie będzie zależało od rodzaju i stadium raka jelita grubego. Lekarz weźmie również pod uwagę wiek pacjenta, jego ogólny stan zdrowia i inne cechy przy podejmowaniu decyzji o najlepszym sposobie leczenia.
Nie ma jednej metody leczenia raka jelita grubego, a opcje mogą obejmować operację, chemioterapię i radioterapię .
Celem leczenia będzie usunięcie nowotworu, zapobieganie jego rozprzestrzenianiu się i złagodzenie nieprzyjemnych objawów.
Chirurgia
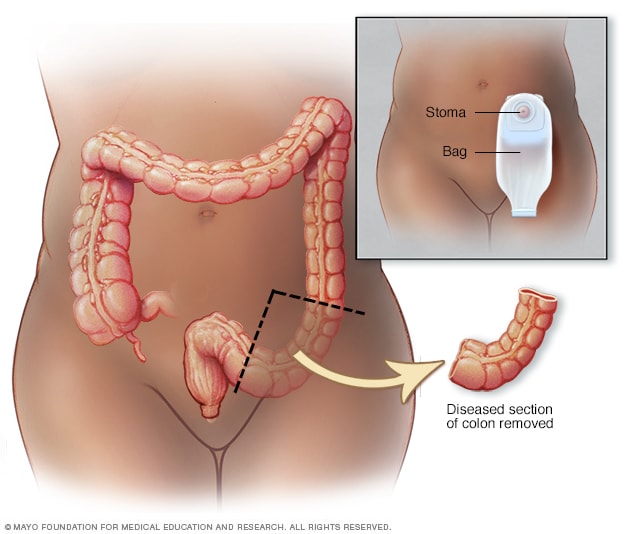
Podstawowym sposobem leczenia wczesnego stadium raka jelita grubego jest zazwyczaj operacja. Jeśli rak występuje tylko w polipie, pacjenci mogą po prostu potrzebować polipektomii w celu usunięcia polipa nowotworowego.
Operacja usunięcia części lub całego jelita grubego to kolektomia. Podczas tej procedury chirurg usunie część jelita grubego, w której znajduje się nowotwór, a także część otaczającej tkanki.
Chirurg może usunąć pobliskie węzły chłonne, aby zmniejszyć ryzyko rozprzestrzeniania się nowotworu. Następnie chirurg ponownie połączy zdrową część jelita grubego lub utworzy stomię, w zależności od zakresu kolektomii.
Stoma to chirurgiczne otwory w ścianie brzucha. Przez otwory te odpady przechodzą do worka, co eliminuje potrzebę dolnej części jelita grubego. Jest to kolostomia.
Inne rodzaje zabiegów chirurgicznych obejmują:
- Endoskopia: Chirurg może usunąć niektóre małe, zlokalizowane zmiany nowotworowe za pomocą tej procedury. Wprowadzi cienką, elastyczną rurkę z zamocowanym światłem i kamerą. Będzie również posiadał nasadkę do usuwania tkanki nowotworowej.
- Chirurgia laparoskopowa: Chirurg wykona kilka małych nacięć w jamie brzusznej. Może to być opcja usunięcia większych polipów.
- Chirurgia paliatywna: Celem tego rodzaju operacji jest złagodzenie objawów w przypadku nieuleczalnych lub zaawansowanych nowotworów. Chirurg będzie próbował złagodzić wszelkie niedrożności jelita grubego oraz opanować ból, krwawienie i inne objawy.
Chemioterapia
Podczas chemioterapii zespół zajmujący się leczeniem nowotworów podaje leki, które hamują proces podziału komórek. Osiągają to poprzez niszczenie białek lub DNA, aby uszkodzić i zabić komórki nowotworowe.
Leczenie to jest skierowane do wszystkich szybko dzielących się komórek, w tym zdrowych. Zazwyczaj są one w stanie zregenerować się po wszelkich uszkodzeniach spowodowanych chemioterapią, ale komórki nowotworowe nie mają takiej możliwości. Leki przenikają do całego organizmu, a leczenie będzie przebiegało cyklicznie, aby organizm miał czas na regenerację między kolejnymi dawkami.
Specjalista ds. nowotworów lub onkolog może zalecić chemioterapię w leczeniu raka jelita grubego:
- przed operacją w celu zmniejszenia guza, aby ułatwić jego usunięcie
- po operacji w celu zniszczenia wszystkich pozostałych komórek nowotworowych
- jeśli rak rozprzestrzenił się na inne narządy
Skutki uboczne chemioterapii mogą obejmować:
- wypadanie włosów
- mdłości
- zmęczenie
- wymioty
Terapie skojarzone często wykorzystują wiele rodzajów chemioterapii lub łączą chemioterapię z innymi metodami leczenia.
Radioterapia
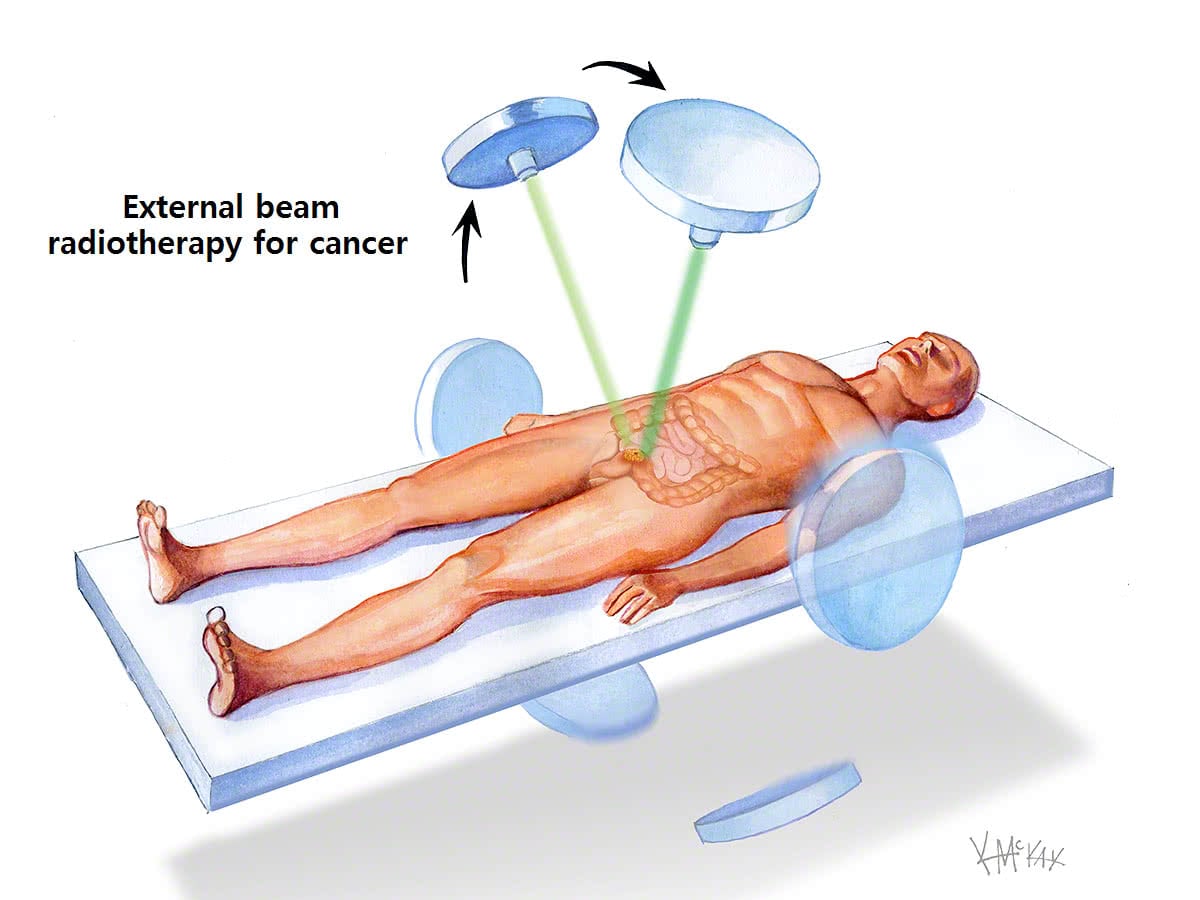
Radioterapia zabija komórki nowotworowe poprzez skupienie na nich wysokoenergetycznych promieni gamma. Zespół zajmujący się leczeniem nowotworów może stosować radioterapię zewnętrzną, która emituje te promienie z urządzenia znajdującego się poza ciałem.
W przypadku napromieniowania wewnętrznego lekarz wszczepia materiały radioaktywne w postaci nasion w pobliżu miejsca występowania nowotworu.
Niektóre metale, takie jak rad, emitują promienie gamma. Promieniowanie może również pochodzić z wysokoenergetycznych promieni rentgenowskich. Lekarz może zalecić radioterapię jako samodzielną metodę leczenia w celu zmniejszenia guza lub zniszczenia komórek nowotworowych. Może ona być również skuteczna w połączeniu z innymi metodami leczenia nowotworów.
Skutki uboczne radioterapii mogą obejmować:
- łagodne zmiany skórne przypominające oparzenie słoneczne lub opaleniznę
- mdłości
- wymioty
- biegunka
- zmęczenie
- utrata apetytu
- utrata masy ciała
Większość działań niepożądanych ustąpi lub zniknie kilka tygodni po zakończeniu leczenia.
Diagnoza
Lekarz przeprowadzi pełne badanie fizykalne i zapyta o historię medyczną pacjenta i jego rodziny.
Może również zastosować następujące techniki diagnostyczne w celu rozpoznania i zlokalizowania raka:
Kolonoskopia
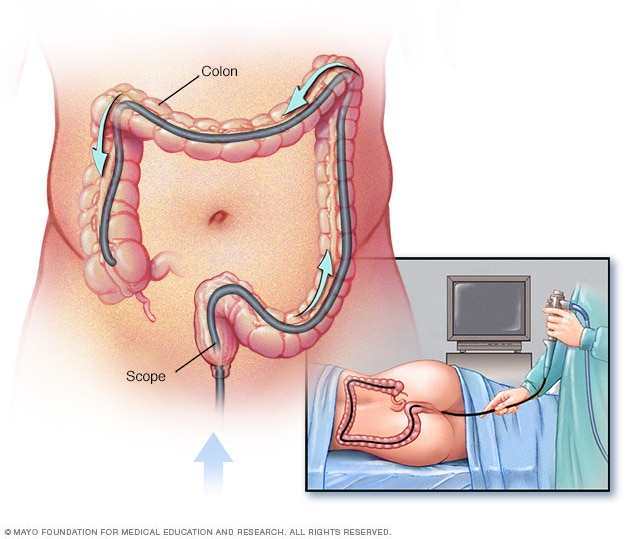
Podczas kolonoskopii lekarz wprowadzi do odbytnicy długą, elastyczną rurkę z kamerą na jednym końcu, aby obejrzeć wnętrze jelita grubego.
Przed zabiegiem może być konieczne przestrzeganie specjalnej diety, np. diety płynnej przez 1–3 dni przed zabiegiem. Jelito grube będzie również wymagało oczyszczenia za pomocą silnych środków przeczyszczających w procesie znanym jako przygotowanie jelita .
Jeśli lekarz wykryje polipy w jelicie grubym, chirurg usunie je i prześle do biopsji. Podczas biopsji patolog bada polipy pod mikroskopem w celu wykrycia komórek nowotworowych lub przednowotworowych.
Podobna procedura, zwana elastyczną sigmoidoskopią, pozwala lekarzowi zbadać mniejszą część obszaru jelita grubego. Metoda ta nie sięga tak daleko jak kolonoskopia. Pełna kolonoskopia może również nie być konieczna, jeśli sigmoidoskopia nie wykryje polipów lub jeśli znajdują się one tylko w niewielkim obszarze.
Podwójny kontrastowy wlew baru
Ta procedura rentgenowska wykorzystuje płyn zwany barem, aby zapewnić wyraźniejsze obrazy jelita grubego niż standardowe zdjęcie rentgenowskie. Przed badaniem rentgenowskim z użyciem baru może być konieczne powstrzymanie się od jedzenia i picia.
Lekarz wstrzykuje płyn zawierający bar w jelito grube przez odbyt. Następnie pompuje powietrze, aby wygładzić warstwę baru i zapewnić jak najdokładniejsze wyniki.
Następnie radiolog wykona zdjęcie rentgenowskie jelita grubego i odbytnicy. Bar wygląda na zdjęciu rentgenowskim na biało, a wszystkie guzy i polipy będą wyglądały jak ciemne kontury.
Jeśli biopsja sugeruje obecność raka jelita grubego, lekarz może zlecić wykonanie zdjęcia rentgenowskiego klatki piersiowej, USG lub tomografii komputerowej płuc, wątroby i brzucha, aby ocenić rozprzestrzenienie się raka.
Po postawieniu diagnozy lekarz określi stadium raka na podstawie wielkości i stopnia zaawansowania guza oraz rozprzestrzenienia się na pobliskie węzły chłonne i odległe narządy.
Stopień zaawansowania raka danej osoby określi jej możliwości leczenia i poinformuje o jej perspektywach.
Zapobieganie

Nie ma gwarantowanego sposobu zapobiegania rakowi jelita grubego. Jednak niektóre środki zapobiegawcze mogą obejmować:
- utrzymywanie prawidłowej masy ciała
- regularne ćwiczenia
- spożywanie dużej ilości owoców, warzyw i produktów pełnoziarnistych
- ograniczenie spożycia tłuszczów nasyconych i czerwonego mięsa
Należy również rozważyć ograniczenie spożycia alkoholu i rzucenie palenia .
Projekcja
Objawy mogą nie pojawić się, dopóki rak nie osiągnie zaawansowanego stadium. Z tego powodu Amerykańskie Kolegium Lekarzy zaleca badania przesiewowe dla osób w wieku 50-75 lat, w tym badanie kału raz na 2 lata, kolonoskopię co 10 lat lub sigmoidoskopię co 10 lat oraz badanie kału co 2 lata.
Częstotliwość badań przesiewowych zależy od indywidualnego poziomu ryzyka. Osoby mogą skonsultować się z lekarzem w celu uzyskania indywidualnych zaleceń.
Przeżywalność
ACS oblicza prawdopodobną szansę przeżycia danej osoby, wykorzystując 5-letnią przeżywalność w zależności od stadium raka jelita grubego:
- zlokalizowany: 91%
- regionalny: 72%
- odległy: 14%
- wszystkie stadia łącznie: 63%
Jednak te wskaźniki przeżywalności pochodzą z lat 2010-2016, a leczenie i badania naukowe stale się rozwijają. Wczesne wykrycie i leczenie to najskuteczniejsze sposoby poprawy rokowań dla osób z rakiem jelita grubego.
Wskaźnik przeżywalności odnosi się do odsetka osób, które nadal żyją przez określony czas po otrzymaniu określonej diagnozy. Na przykład 5-letnia przeżywalność na poziomie 50% oznacza, że 50% osób, czyli połowa, nadal żyje 5 lat po otrzymaniu diagnozy.
Należy pamiętać, że liczby te są przybliżone i oparte na wynikach poprzednich badań lub terapii. Pacjent może skonsultować się z lekarzem, aby dowiedzieć się, jak choroba wpłynie na jego stan zdrowia.
Podsumowanie
Rak jelita grubego jest rodzajem raka jelita grubego. Oznacza to, że w jelicie grubym znajduje się nowotwór.
Objawy raka jelita grubego mogą nie być widoczne we wczesnych stadiach choroby. Mogą one jednak obejmować ból, krwawienie z odbytu lub krew w stolcu.
Istnieje wiele możliwości leczenia raka jelita grubego. Obejmują one chemioterapię, radioterapię i chirurgię.



















