
Pavel Andreev es un emprendedor social, filántropo y fundador (CEO) de la plataforma global de recaudación de fondos PavelAndreev.ORG.
- Publicado
- Actualizado
-
85463
Pancreatitis: síntomas, tratamiento y prevención
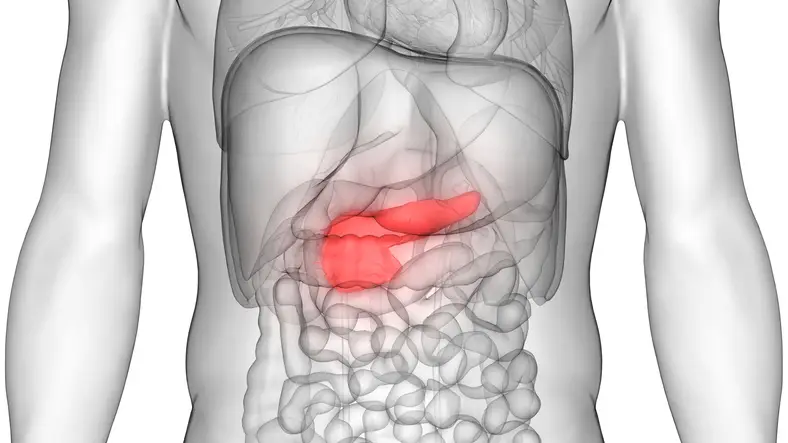
La pancreatitis es la inflamación del páncreas. El páncreas es una glándula larga y plana que se encuentra detrás del estómago, en la parte superior del abdomen.
El páncreas produce enzimas que ayudan en la digestión y hormonas que ayudan a regular cómo el cuerpo procesa el azúcar (glucosa).
La pancreatitis puede presentarse como aguda, es decir, aparecer repentinamente y durar días. Algunas personas desarrollan pancreatitis crónica, que se presenta durante muchos años.
Los casos leves de pancreatitis mejoran con el tratamiento, pero los casos graves pueden causar complicaciones potencialmente mortales.
Síntomas
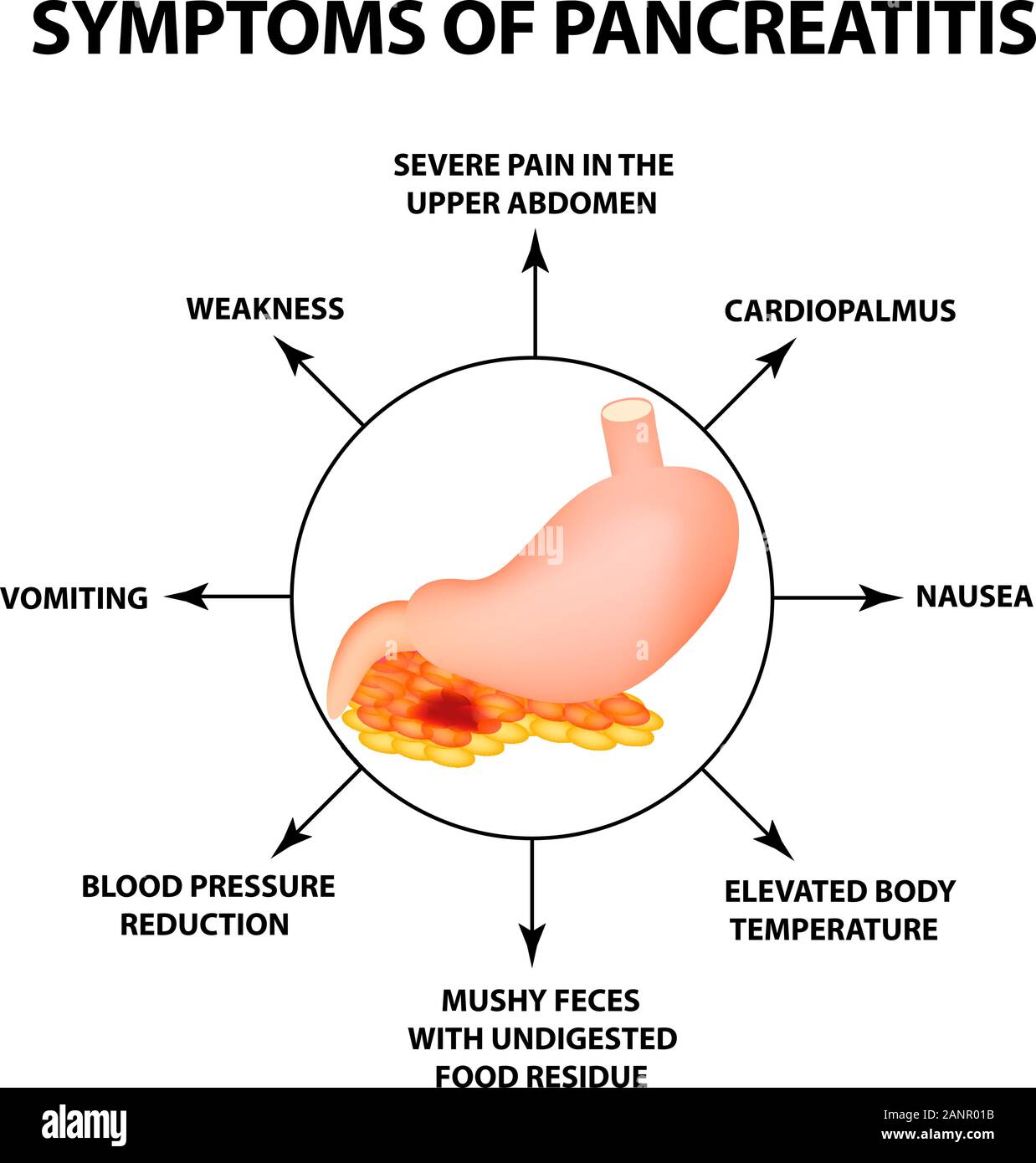
Los signos y síntomas de la pancreatitis pueden variar según el tipo que experimente.
Los signos y síntomas de la pancreatitis aguda incluyen:
- Dolor abdominal superior
- Dolor abdominal que se irradia a la espalda.
- Sensibilidad al tocar el abdomen
- Temperatura alta
- ritmo cardíaco acelerado
- Náuseas
- Vómitos
Los signos y síntomas de la pancreatitis crónica incluyen:
- Dolor abdominal superior
- Dolor abdominal que empeora después de comer.
- Pérdida de peso sin motivo
Razones
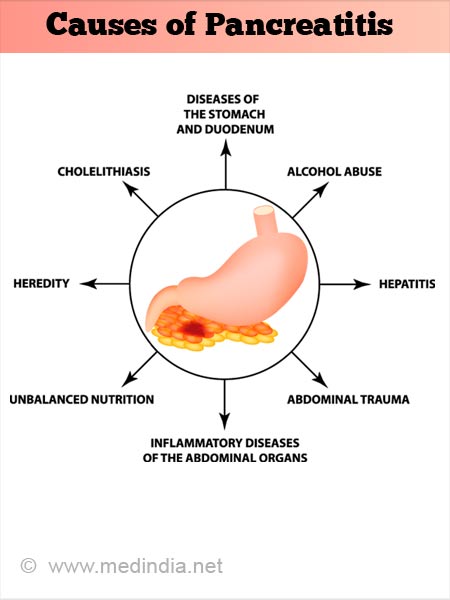
La pancreatitis ocurre cuando las enzimas digestivas se activan mientras aún están en el páncreas, irritando las células pancreáticas y causando inflamación.
Los ataques repetidos de pancreatitis aguda pueden dañar el páncreas y provocar pancreatitis crónica. Se pueden formar cicatrices en el páncreas, lo que provoca pérdida de su función. Un páncreas deficiente puede causar problemas digestivos y diabetes.
Las afecciones que pueden provocar pancreatitis aguda incluyen:
- cálculos biliares
- Alcoholismo
- Algunos medicamentos
- Niveles altos de triglicéridos en la sangre (hipertrigliceridemia)
- Niveles altos de calcio en la sangre (hipercalcemia), que pueden ser causados por una glándula paratiroidea hiperactiva (hiperparatiroidismo)
- Cáncer de páncreas
- Cirugía abdominal
- Fibrosis quística
- Infección
- Lesión abdominal
- Obesidad
- Trauma
La colangiopancreatografía retrógrada endoscópica, un procedimiento utilizado para tratar cálculos biliares, también puede provocar pancreatitis.
A veces, nunca se descubre la causa de la pancreatitis. Esto se conoce como pancreatitis idiopática.
Factores de riesgo
Los factores que aumentan el riesgo de pancreatitis incluyen:
- Consumo excesivo de alcohol. Las investigaciones demuestran que quienes beben mucho alcohol (entre cuatro y cinco bebidas al día) tienen mayor riesgo de pancreatitis.
- Fumar cigarrillos. Los fumadores tienen, en promedio, tres veces más probabilidades de desarrollar pancreatitis crónica que los no fumadores. La buena noticia es que dejar de fumar reduce el riesgo aproximadamente a la mitad.
- Obesidad. Es más probable que padezca pancreatitis si tiene sobrepeso.
- Diabetes. La diabetes aumenta el riesgo de pancreatitis.
- Antecedentes familiares de pancreatitis. El papel de la genética en la pancreatitis crónica es cada vez más reconocido. Si tiene familiares con esta afección, sus probabilidades aumentan, especialmente cuando se combinan con otros factores de riesgo.
Complicaciones
La pancreatitis puede causar complicaciones graves, entre ellas:
- Insuficiencia renal. La pancreatitis aguda puede causar insuficiencia renal, que puede tratarse con diálisis si la insuficiencia renal es grave y prolongada.
- Problemas respiratorios. La pancreatitis aguda puede causar cambios químicos en el cuerpo que afectan la función pulmonar, provocando que el nivel de oxígeno en la sangre baje a niveles peligrosamente bajos.
- Infección. La pancreatitis aguda puede hacer que el páncreas sea vulnerable a bacterias e infecciones. Las infecciones pancreáticas son graves y requieren un tratamiento intensivo, como una cirugía para extirpar el tejido infectado.
- Pseudoquiste. La pancreatitis aguda puede provocar la acumulación de líquido y residuos en bolsas similares a quistes en el páncreas. Un pseudoquiste grande que se rompe puede causar complicaciones como hemorragia interna e infección.
- Desnutrición. Tanto la pancreatitis aguda como la crónica pueden provocar que el páncreas produzca menos enzimas necesarias para descomponer y procesar los nutrientes de los alimentos. Esto puede provocar desnutrición, diarrea y pérdida de peso, incluso consumiendo los mismos alimentos o la misma cantidad.
- Diabetes. El daño a las células productoras de insulina del páncreas causado por la pancreatitis crónica puede provocar diabetes, una enfermedad que afecta la forma en que el cuerpo utiliza el azúcar en sangre.
- Cáncer de páncreas. La inflamación prolongada del páncreas causada por pancreatitis crónica es un factor de riesgo para desarrollar cáncer de páncreas.
Diagnóstico
Las pruebas y procedimientos utilizados para diagnosticar la pancreatitis incluyen:
- Análisis de sangre para buscar niveles elevados de enzimas pancreáticas, junto con glóbulos blancos, función renal y enzimas hepáticas.
- Ecografía abdominal para buscar cálculos biliares e inflamación del páncreas.
- Tomografía computarizada para buscar cálculos biliares y evaluar el grado de inflamación pancreática.
- Resonancia magnética para buscar anomalías en la vesícula biliar, el páncreas y los conductos.
- Ecografía endoscópica para buscar inflamación y obstrucciones en el conducto pancreático o el conducto biliar.
- Análisis de heces para la pancreatitis crónica para medir los niveles de grasa, lo que podría sugerir que su sistema digestivo no está absorbiendo los nutrientes adecuadamente.
Tratamiento
El tratamiento inicial en el hospital puede incluir:
- Comer temprano. La evidencia antigua sugería dejar de comer durante unos días en el hospital para darle al páncreas la oportunidad de recuperarse. Esto ya no se practica. La evidencia más reciente sugiere que comer en cuanto se siente hambre ayuda al páncreas a sanar.
A medida que la inflamación del páncreas mejore, deberá empezar a beber líquidos claros y comer alimentos blandos. Con el tiempo, podrá retomar su dieta habitual.
Si los síntomas de pancreatitis persisten y todavía siente dolor al comer, su médico puede recomendarle una sonda de alimentación para ayudarlo a obtener alimentos. - Analgésicos. La pancreatitis puede causar dolor intenso. Su equipo médico le recetará medicamentos para controlar el dolor.
- Líquidos intravenosos. A medida que su cuerpo utiliza energía y líquidos para reparar el páncreas, podría deshidratarse. Por esta razón, recibirá líquidos adicionales por vía intravenosa en el brazo durante su hospitalización.
Una vez controlada su pancreatitis, su equipo médico evaluará y tratará la causa subyacente. Dependiendo de la causa, el tratamiento puede incluir:
- Procedimientos para eliminar obstrucciones de las vías biliares. La pancreatitis causada por una obstrucción o estrechamiento de las vías biliares puede requerir procedimientos para abrirlas o ensancharlas.
Un procedimiento llamado colangiopancreatografía retrógrada endoscópica utiliza un tubo largo con una cámara en el extremo para examinar el páncreas y las vías biliares. El tubo se introduce por la garganta y la cámara envía imágenes del sistema digestivo a un monitor. Se utiliza anestesia para este procedimiento.
La colangiopancreatografía retrógrada endoscópica puede ayudar a diagnosticar problemas en las vías biliares y pancreáticas, así como a eliminar obstrucciones, como cálculos biliares. Sin embargo, en algunas personas, también puede provocar pancreatitis aguda. - Cirugía de vesícula biliar. Si los cálculos biliares han causado pancreatitis, el médico recomendará una cirugía para extirpar la vesícula biliar (colecistectomía).
- Procedimientos pancreáticos. Pueden ser necesarios procedimientos endoscópicos para drenar líquido del páncreas o extirpar tejido enfermo.
- Tratamiento para la dependencia del alcohol. Beber varias copas al día durante muchos años puede causar pancreatitis. Si esta es la causa de su pancreatitis, su médico podría recomendarle que inicie un programa de tratamiento para la dependencia del alcohol. Continuar bebiendo alcohol empeorará su pancreatitis y provocará complicaciones graves.
- Cambios de medicación: si se cree que un medicamento es la causa de la pancreatitis aguda, su médico puede suspender el medicamento y trabajar con usted para encontrar opciones alternativas.
Tratamientos adicionales para la pancreatitis crónica
Dependiendo de su situación, la pancreatitis crónica puede requerir tratamientos adicionales, que incluyen:
- Manejo del dolor. La pancreatitis crónica puede causar dolor abdominal persistente. Su médico evaluará las causas de la pancreatitis crónica y podría recomendarle medicamentos para controlar el dolor.
El dolor intenso se puede aliviar con opciones como la ecografía endoscópica o inyecciones para bloquear los nervios que envían señales de dolor desde el páncreas al cerebro. - Enzimas para mejorar la digestión. Para la pancreatitis crónica que causa diarrea o pérdida de peso, los suplementos de enzimas pancreáticas pueden ayudar al cuerpo a descomponer y procesar los nutrientes de los alimentos que consume. Las enzimas pancreáticas se toman con cada comida.
- Cambios en su dieta. Su médico podría derivarlo a un dietista que le ayudará a planificar una dieta baja en grasas y rica en nutrientes.
Después de salir del hospital, puede tomar medidas para continuar su recuperación de la pancreatitis, como:
- Deje de beber alcohol. Aunque no se considere que el alcohol sea una causa de pancreatitis aguda, es recomendable dejar de beber alcohol mientras se recupera. Si no puede dejar de beber alcohol por sí solo, pida ayuda a su médico. Su médico puede recomendarle programas para ayudarle a dejar de beber.
- Deje de fumar. Si fuma, déjelo. Si no fuma, no empiece. Si no puede dejarlo por sí solo, pida ayuda a su médico. Los medicamentos y la terapia pueden ayudarle a dejar de fumar.
- Elija una dieta baja en grasas. Elija una dieta que limite las grasas y priorice las frutas y verduras frescas, los cereales integrales y las proteínas magras.
- Beba más líquidos. La pancreatitis puede causar deshidratación, así que beba más líquidos a lo largo del día. Puede ser útil llevar consigo una botella o un vaso de agua.
Medicina alternativa

Las terapias alternativas no pueden curar la pancreatitis, pero algunas terapias alternativas pueden ayudarle a controlar el dolor asociado con la pancreatitis.
Las personas con pancreatitis crónica pueden experimentar un dolor constante que no se controla fácilmente con medicamentos. Usar terapias médicas complementarias y alternativas, junto con los medicamentos recetados por su médico, puede ayudarle a sentir un mayor control del dolor.
Algunos ejemplos de terapias alternativas que pueden ayudarle a controlar el dolor incluyen:
- Meditación
- ejercicios de relajación
- Yoga
- Acupuntura
Preparándose para su reunión
Comience por visitar a su médico de cabecera o médico general si presenta signos o síntomas que le preocupen. Si su médico sospecha que puede tener pancreatitis, podría derivarlo a un médico especialista en el aparato digestivo (gastroenterólogo).
Dado que las citas pueden ser breves y suele haber mucho que hablar, conviene estar bien preparado. Aquí encontrará información para ayudarle a prepararse y saber qué esperar de su médico.
¿Qué puedes hacer?
- Tenga en cuenta las restricciones antes de reservar. Al programar su cita, asegúrese de preguntar si necesita hacer algo con antelación, como restringir su dieta.
- Anote todos los síntomas que esté experimentando, incluidos aquellos que puedan parecer no relacionados con el motivo por el que programó el examen.
- Anote información personal clave, incluido cualquier estrés importante o cambios recientes en su vida.
- Haga una lista de todos los medicamentos, así como de las vitaminas o suplementos que esté tomando.
- Traiga a un familiar o amigo con usted. A veces puede ser difícil asimilar toda la información proporcionada durante un examen. Alguien que lo acompañe podría recordarle algo que se le haya pasado por alto u olvidado.
- Escriba preguntas para hacerle a su médico.
En caso de pancreatitis, algunas preguntas básicas para hacerle a su médico incluyen:
- ¿Qué es lo que probablemente esté causando mis síntomas o condición?
- ¿Cuáles son otras posibles causas de mis síntomas o condición?
- ¿Qué tipos de pruebas necesito?
- ¿Mi condición es temporal o crónica?
- ¿Cuál es el mejor curso de acción?
- Tengo otros problemas de salud. ¿Cuál es la mejor manera de controlar la pancreatitis junto con estas afecciones?
- ¿Existe alguna restricción que deba seguir?
- ¿Necesito consultar con un especialista? ¿Cuánto costará? ¿Lo cubrirá mi seguro?
- ¿Qué determinará si necesito programar una visita de seguimiento?
Además de las preguntas que esté preparado para hacerle a su médico, no dude en hacerle otras preguntas.
Qué esperar de su médico
Es probable que su médico le haga varias preguntas. Si está preparado para responderlas, esto podría permitirle más tiempo para abordar los puntos que desea tratar. Su médico podría preguntarle:
- ¿Cuándo empezó a experimentar los primeros síntomas?
- ¿Sus síntomas son persistentes u ocasionales?
- ¿Qué tan graves son sus síntomas?
- ¿Qué, si hay algo, parece mejorar sus síntomas?
- ¿Qué, si hay algo, parece empeorar sus síntomas?
- ¿Has tenido estos síntomas antes?
- ¿Le han diagnosticado pancreatitis en el pasado?
- ¿Bebes alcohol? Si es así, ¿cuánto y con qué frecuencia?
- ¿Comenzó a tomar algún medicamento nuevo antes de que aparecieran sus síntomas?
- ¿Existen antecedentes familiares de enfermedad pancreática?



















